Ortokinetic - Clinica de ortopedie, Bucuresti
Imagistica si investigatii
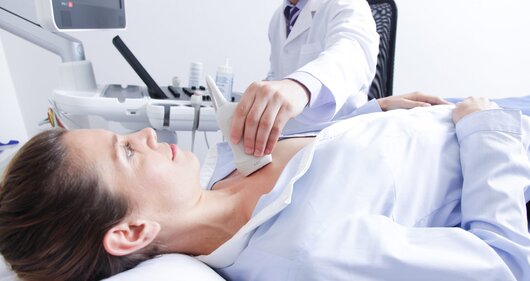
Ecocardiografia sau ecografia cardiaca este una dintre cele mai importante investigatii noninvazive cu scopul de a diagnostica, gestiona sau urmari bolile de inima.
Este o investigatie ce se poate realiza la patul pacientului, este nedureroasa si ofera rezultate imediate.
Investigatia poate fi repetata ori de cate ori este nevoie.
Cand se recomanda?
Medicul cardiolog va recomanda o ecocardiografie daca exista semne sau simptome de afectiune cardiaca cum ar fi:Poti avea nevoie de o ecocardiografie daca ai:
• murmur cardiac• picioare umflate• lipsa de aer• sufluri cardiace• dureri in piept inexplicabile• un defect congenital cardiac• istoric de atac de cord• istoric de febra reumatica.
Ecocardiografia releva:
• Dimensiunea cordului – o inima marita poate fi rezutatul hipertensiunii arteriale, insuficientelor valvulare sau a insuficientei cardiace;• Afectarea miocardului tradusa prin scaderea fractiei de ejectie, de exemplu in urma unui infarct miocardic sau la pacientii anginosi;• Afectiuni valvulare – defecte de inchidere sau de deschidere a valvelor, endocardite;• Afectiuni congenitale – defect septal atrial sau ventricular;• Tromboze sau tumori intracardiace, care prin fragmentare pot duce la accident vascular cerebral sau infarct miocardic;• Prezenta unui cheag de sange.
Cum se realizeaza o ecocardiografie:
Ecocardiografia este realizata de medici specialisti cu competenta in ecografie, in cabinetul medicului, astfel:• Vei sta intins pe un pat pe partea stanga sau pe spate;• Medicul ecografist va pune un gel special pe o sonda, pe care o va misca peste zona pieptului;• Undele de sunet de inalta frecventa vor genera imagini ale inimii si valvelor;• Miscarile inimii pot fi vazute pe un ecran video;• Imaginile captate pot fi transformate intr-o inregistrare video sau o fotografie; • Uneori poti vedea imaginile in timp real, in timpul testului.
Dupa realizarea investigatiei, medicul te va ajuta sa-ti cureti gelul de la piept si dupa ce va analiza imaginile testului iti va explica pasii urmatori.
Ecografia doppler este o metoda imagistica foarte frecvent folosita pentruevaluarea afectiunilor sistemului venos al membrului inferior.
Sistemul venos al membrului inferior este clasificat in 3 grupe in functie de relatia pe care o au cu fascia muscularacare inconjoara musculatura membrului inferior:
1. Venele care trec pe sub fascia musculara si dreneaza de la nivelul musculaturii inferioare, sunt vene profunde;
2. Cele care se afla deasupra fasciei musculare si dreneaza deasupra fasciei sunt vene superficiale;
3. Cele care strabat fascia musculara si conecteaza venele superficiale si profunde, se numesc vene perforante.
Consideratii generale ale examinarii ecografice doppler asupra venelor membrului inferior
In contrast cu arterele, venele au un strat muscular subtire, cu o mai mica elasticitate a peretelui si de aceea apare colapsul complet atunci cand vena este compresata de transductor. Compresibilitatea venelor si pulsatia arterelor este o metoda urmarita in ecografia doppler. In plus, venele au valve care joaca un rol important in prevenirea refluxului venos sangvin. Circulatia normala a sangelui prin vene merge dinspre distal catre proximal si dinspre superficial catre profund. In mod normal, fluxul vascular nu se poate vedea la ecografia doppler, uneori putand fi vazuta ca o imagine ecogenica datorata reflexiei data de agregarea celulelor rosii, care nu trebuie confundata cu tromboza. Acest lucru apare mai frecvent in conditiile scaderii fluxului venos.
Venele profunde in ecografia doppler
Anatomia sistemului venosVenele profunde importante ale membrului inferior au o directie asemanatoare cu arterele corespunzatoare. Sistemul venos profund al gambei include vena tibiala anterioara, tibiala posterioara si venele peroneale. La nivelul gambei , aceste vene sunt prezente in pereche de o parte si de alta a arterelor. Vena posterioara tibiala primeste flux sanguin de la venele plantare mediale si laterale si dreneaza compartimentul posterior precum si suprafata plantara a piciorului. Venele merg in spatele tibiei si anastomozeaza cu vena poplitee in partea posterioara a genunchiului.Vena tibiala anterioara este continuarea venei de pe fata dorsala a piciorului. Aceasta merge de-a lungul compartimentului anterior al membrului, exact deasupra membranei interosoase dintre tibie si fibula si se uneste cu vena tibiala posterioara si cu vena poplitee.
Vena peroneala merge de-a lungul suprafetei posteromediale a peroneului si se uneste cu vena tibiala posterioara.Vena politee este formata din jonctiunea ramului anterior si posterior al venelor tibiale si urca in partea posterioara a genunchiului si in partea distala, anteromedial de coapsa. Vena poplitee este localizata medial de artera, in partea inferioara a genunchiului, superficial de artera, in partea posterioara a genunchiului si in partea laterala ei, deasupra genunchiului. Vena poplitee merge in hiatusul adductor unde va fi numita vena femurala. In partea inferioara a coapsei, ea sta lateral de artera, la jumatatea coapsei este in spatele arterei si in partea superioara, medial de artera. Venele femurale profunde merg de-a lungul arterei femurale profunde , se unesc cu venele femurale si formeaza trunchiul femural venos comun care este localizat medial de trunchiul arterial femural comun. Ligamentul inghinal este markerul care imparte trunchiul venos femural, provenind din vena iliaca externa.
Tehnica ecografiei doppler
Examinarea conventionala ecografica doppler incepe cu pacientul in pozitie de supinatie ori semi-fowller. Pozitia Trendelenburg inversata este remandata pentru a facilita vizualizarea venelor datorita dilatatiei acestora. Rotatia externa a soldului si usoara flexie a genunchiului ajuta la scaderea tensiunii musculare si este buna pentru expunerea venelor profunde la nivelul coapsei medial, la niveul genunchiului posterior si la nivelul gambei precum si pentru manevra de compresie. Circulatia venoasa merge de la periferie catre inima. In mod normal sistemul venos se examineaza dinspre proximal catre periferie datorita faptului ca venele proximale sunt mai mari in diametru si mai usor de evidentiat. La nivelul ligamentului inghinal, in imagine transverala, examinatorul poate sa vada trunchiul venos femural comun, medial de artera femurala. Urmarind trunchiul venos femural comun, el se va bifurca in vena femurala profunda si vena femurala. In partea cea mai distala a coapsei, doar vena femurala este vizibila. Cand ne apropiem cu transductorul de fosa poplitee din partea posterioara a genunchiului , vena poplitee devine vizibila. Urmarind vena poplitee in jos, se evidetiaza doua ramuri venoase posterioare la nivelul zonei posteromediale a gambei. Vena care se afla langa tibie este vena tibiala posterioara si vena care se afla in partea posteromediala a tibiei este vena peroneala. In ecografia doppler standard, corticala tibiei si a peroneului pot fi folosite ca puncte de reper. Venele perechi sunt prezente de o parte si de alta a arterei. Dupa ce pacientul intinde piciorul, vena tibiala anterioara poate fi vizualizata in parte anaterolaterala deasupra membranei interoasoase dintre fibula si tibie, langa artera tibiala. Daca venele tibiale posterioare nu pot fi vizualizate la nivel proximal, ele se vad foarte bine posterior de maleola mediala unde vena este localizata superficial. Daca venele popliteale si la nivelul gambei nu se vizualizeza bine in pozitie de supinatie, atunci pozitia de pronatie si decubit pot ajuta. Vena femurala distala , la nivelul hiatusului adductor, uneori poate fi greu de evaluat datorita localizarii profunde.
Venele superficiale in ecografia doppler
AnatomieDoua ramuri venoase superficiale importante apartin membrului inferior si acestea sunt: marea vena safena si mica vena safena. Vena safena mare porneste din zona mediala a piciorului, merge anterior de maleola mediala si trece posteromedial la nivelul genunchiului, apoi urca medial la nivelul coapsei, perforeaza fascia musculara si se uneste cu trunchiul venos femural comun la nivelul jonctiunii safeno-femurale, cativa centimetri sub ligamentul inghinal. Venele mici safene provin din arcul venos dorsal al piciorului si urca posterolateral din spatele maleolei laterale, ascensioneaza in partea mediala a gambei si se termina in vena poplitee in partea posterioara a genunchiului. Inainte de a penetra fascia musculara , o ramura se extinde proximal si se uneste cu vena mare safena.
TehnicaInsuficienta venelor superficiale poate fi evaluata cu pacientul in ortostatism, iar in supinatie uneori nu se poate vizualiza refluxul venos la ecografia doppler. Pozitia Trendelenburg inversata poate fi utilizata atunci cand pozitia de ortostatism nu este posibila. Piciorul care urmeaza a fi examinat nu este indicat sa fie sprijinit pe sol. Jonctiunea safenofemurala este vizibila in partea anteromediala a trunchiului venos comun , cu transductorul tinut in pozitie transversala. Imaginea longitudiala a jonctiunii safenofemurale este utila pentru vizualizarea refluxului valvei terminale. Normal, valva terminala a jonctiunii safenofemurale previne intoarcerea refluxului venos in vena safena mare. Dupa efectuarea testului de provocare, cum ar fi manevra Valsalva, fluxul retrograd in vena safena mare care persista mai mult de 0,5 secunde este denumit ca reflux patologic.
Exista o fascie ecogenica care inconjoara vena safena mare care este delimitata in profunzime de o fascie muscluara iar superficial de fascia safena. Compartimentul safen se poate vizualiza bine la ecografia doppler si apare ca un “ochi egiptean”. Compartimentul safen poate fi vizualizat si la nivelul genunchiului, deasupra tibiei si medial de muschiul gastrocnemian. Venele safene superficiale, sunt vizibile in mijlocul muschiului gastrocnemian. Proximal, venele safene superficiale se continua cu venele popliteale. Imaginea longitudiana a jonctiunii safenopopliteala ca si la jonctiunea safenofemurala a venei safene mari este utila pentru evaluarea insuficientei venelor safene superficiale. La nivelul jonctiunii safenopopliteale, prin strangerea musculaturii gambei, apare un flux retrograd.

Imaginile ecografice utilizeaza ultrasunetele pentru a produce imagini ale muschilor, tendoanelor, ligamentelor, nervilor si articulatiilor din corp.
Sunt utile pentru a vizuliza rupturi partiale sau totale la nivelul tendoanelor, muschilor si nervilor, ingrosarea capsulara din diverse artrite, prezenta de calcificari si multe altele. Ecografia este o metoda de investigatie sigura, noninvaziva si nu iradiaza.Nu necesita o pregatire speciala in prealabil.
1. Ce este ecografia musculoscheletala?
Ecografia este o investigatie sigura si nedureroasa. Ea realizeaza imagini din interiorul corpului utilizand ultrasunetele. Se realizeaza cu o proba de mici dimensiuni numita transductor si cu ajutorul unui gel aplicat direct pe piele. Ultrasunetele de inalta frecventa pornesc de la nivelul transductorului prin gel in corp. Transductorul colecteaza utrasunetele care se intorc iar un calculator le transforma in imagini. Ecografia nu iradiaza pentru ca nu foloseste raza X.Datorita faptului ca imaginile surprinse sunt in timp real putem sa facem o evaluare a musculaturii in miscare. Deasemenea prin ecografie putem urmari fluxul sangvin prin vasele de sange.Ecografia este o metoda noninvaziva care ajuta atat la stabilirea diagnosticului cat si la ghidarea tratamentului (ghidarea infiltratiilor)
2. Ce diagnosticam cu ajutorul ecografiei musculoscheletale?
– tendinite sau rupturi de tendoane ale coafei rotatorii,tendon achileean si altor tendoane din corp.– rupturi musculare,hematoame sau colectii lichidiene,– leziuni partiale sau complete ligamentare,– bursite sau acumulari lichidiene in articulatii,– modificari precoce aparute in artrita reumatoida– compresii nervoase precum in sindromul de tunel carpian,– tumori benigne sau maligne de parti moi,– chisturi sinoviale,– hernia,– corp strain la nivelul partilor moi,– luxatia congenitala de sold la copii,– anomalii ale musculaturii gatului la copii cu torticollis,– lichid in articulatia soldului la copii
3. Cum trebuie sa ne pregatim pentru ecografie?
Imbracaminte lejera pe care o putem dezbraca usor,pe zona examinata medicul va aplica un gel.
4. Cum arata echipamentul de ecografie?
Ecograful este format dintr o consola de calculator, un monitor, la care este atasat un transductor. Transductorul este un mic dispozitiv care se tine in mana si seamana cu un microfon. In timpul anumitor investigatii, se pot folosi mai multe tipuri de transductori in cadrul aceleiasi examinari. Transductorul emite ultrasunete care strabat corpul si capteaza ecourile de la nivelul tesuturilor.Principiul este acelasi ca la un sonar de pe un submarin.Medicul aplica pe zona examinata un gel pe care pune transductorul. Gelul este un mediu de transport al ultrasunetelor spre corp. Imaginile ultrasunetelor sunt vizibile pe monitor. Calculatorul creeaza imagini bazate pe amplitudine, frecventa si timpul in care ecourile ultrasunetelor se intorc la transductor.
5. Cum functioneaza procedura?
Cand un ultrasunet loveste un corp, acesta se intoarce inapoi ca un ecou. Masurand aceste unde ecou, putem determina cat de departe este acest obiect, dimensiunile, marginile si consistenta lui. Acest lucru este posibil daca obiectul este solid sau lichid. In medicina ultrasunetele sunt utilizate pentru a vedea daca exista modificari la nivelul organelor, tesuturilor si vaselor, pentru a detecta formatiuni anormale precum tumorile. In timpul examinarii ecografice, transductorul va trimite ultrasunete si inregistreaza unde ecouri, care sunt imediat masurate de calcaulator si transformate in imagini pe monitor. Aceste imagini pot fi salvate si imprimate pe hartie, stick.
6. Cum decurge procedura?
Pentru examinarea musculoscheletala pacientul sta cu fata in sus sau in jos pe patul de examinare sau pe un scaun. In timpul examinarii medicul va poate cere sa faceti anumite miscari pentru o evaluare in dinamica a muschilor, tendoanelor sau articulatiilor.Dupa pozitionarea pacientului, medicul aplica un gel pe zona de examinat si apoi peste gel aplica transductorul bine lipit de piele, pentru a elimina bulele de aer care pot bloca ultrasunetele.Nu exista durere la aplicarea tranductorului, doar o usoara presiune.Daca zona examinata este inflamata, puteti simti o usoara jena.La sfarsitul examinarii gelul este indepartat de pe piele. In mod normal gelul nu pateaza sau decoloreaza hainele.
7. Ce se intampla dupa ecografie?
Majoritatea ecografiilor sunt nedureroase, rapide si usor tolerate.Ecografia musculoscheletala dureaza intre 15 si 30 de minute.Dupa ecografia musculoscheletala sunteti capabili sa reluati activitatile obisnuite.Primiti raportul scris impreuna cu imaginile sugestive pentru diagnostic.
8. Care sunt beneficiile comparativ cu riscurile?
Beneficii:• sunt noninvazive,• sunt nedureroase,• mai rapid de programat, usor de efectuat si mai putin costisitoare decat celalalte metode imagistice,• sunt sigure si noniradiante,• ne ofera imagini clare ale tesuturilor,• ne ofera imagini in dinamica si sunt utile ca metoda de ghidaj a infiltratiilor• la pacientii cu pacemaker sau implanturi metalice ce nu pot efectua RMN ecografia reprezinta o solutie,• ecografia reprezinta deasemenea o buna alternativa la RMN pentru pacientii claustrofobi,• comparativ cu RMN-ul ne poate oferi detalii despre tendoane si nervi si deasemenea poate vizualiza tendonul, muschiul si articulatia in dinamica (in miscare)• spre deosebire de RMN ecografia este mai rapida si pacientul nu trebuie sa stea nemiscat• utile in examinarea articulatiei soldului la copii.
Riscuri:• nu sunt cunoscute
9. Care sunt limitarile ecografiei musculoscheletale?
Ultrasunetele penetreaza cu dificultate oasele, putand vizualiza doar marginea apropiata a osului. Pentru detalii legate de os pacientul este indrumat catre radiografie sau CT.La pacientii supraponderali este posibil ca ultrasunetele sa nu poata penetra tesuturile profunde.Ecografie nu poate depista probleme de coloana.
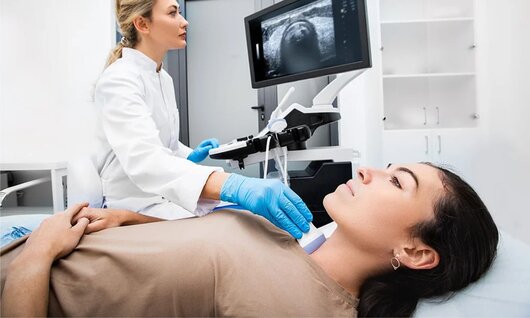
Ecografia de tiroida este o procedura medicala non-invaziva utilizata pentru a evalua glanda tiroida, o glanda în forma de fluture situata în partea anterioara a gâtului.
Ecografia de tiroida dezvaluie informatii detaliate despre anatomia glandei tiroidiene, inclusiv dimensiunea, forma, structura si textura tesutului. Aceasta poate ajuta la identificarea nodulilor, chisturilor sau altor modificari patologice. De asemenea, poate fi folosita pentru a ghida interventiile, cum ar fi biopsia tiroidiana.
Când se recomanda?
- Noduli tiroidieni: Pentru evaluarea dimensiunii, formei si compozitiei nodulilor tiroidieni, precum si pentru a determina daca acestia sunt solizi sau contin lichid.
- Tiroidele marite (gusa): Pentru a evalua marimea si structura glandei tiroidiene în cazul în care exista o umflare sau o marire a acesteia.
- Functia tiroidiana anormala: Daca exista simptome sau teste de sânge sugereaza probleme cu functia tiroidiana, ecografia poate oferi informatii suplimentare.
- Durere sau sensibilitate la nivelul gâtului: Pentru a identifica cauzele posibile ale disconfortului sau durerii la nivelul glandei tiroidiene.
- Monitorizarea chisturilor sau nodulilor existenti: Pentru a urmari schimbarile în dimensiune sau aspect în timp.
Cum se realizeaza o ecografia de tiroida:
Ecografia de tiroida este o procedura non-invaziva si nedureroasa care implica utilizarea ultrasunetelor pentru a crea imagini ale glandei tiroidiene. Iata cum se realizeaza în mod obisnuit:
- Pregatirea pacientului: De obicei, nu este necesara o pregatire speciala înainte de ecografie. Poate fi necesar sa îti scoti bijuteriile de la nivelul gâtului si sa te asezi sau sa stai într-o pozitie confortabila pe masa de examinare.
- Aplicarea gelului: Un gel conductiv este aplicat pe pielea de la nivelul gâtului pentru a facilita transmiterea ultrasunetelor si pentru a obtine imagini clare. Gelul este rece, dar nu cauzeaza disconfort semnificativ.
- Utilizarea transductorului: Un dispozitiv numit transductor, care emite ultrasunete, este plasat pe pielea de la nivelul gâtului si este miscat pentru a obtine diferite unghiuri de vizualizare ale glandei tiroidiene.
- Captarea imaginilor: Imaginile ecografice sunt generate în timp real pe ecranul computerului, permitând medicului sa evalueze dimensiunea, forma, structura si alte caracteristici ale glandei tiroidiene.
- Examinarea nodulilor sau a altor modificari: Daca exista noduli sau alte modificari suspecte, medicul poate examina aceste zone mai detaliat si poate decide daca este necesara o biopsie.
- Durata procedurii: Procedura de ecografie de tiroida dureaza în mod obisnuit între 15 si 30 de minute, iar pacientul poate reveni la activitatile normale imediat dupa aceea.
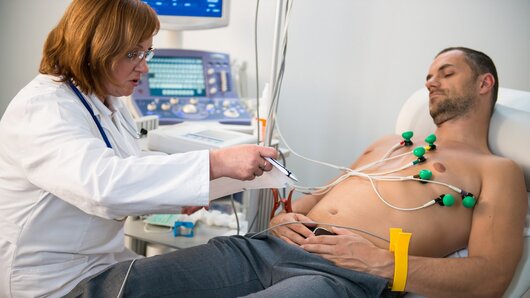
Ce este electrocardiograma? Este o metoda instrumentala pentru investigatie si diagnostic de referinta în bolile cardiovasculare realizata cu ajutorul electrocardiografului prin înregistrarea unui traseu grafic care corespunde curentilor electrici produsi de inima în timpul activitatii sale, iar interpretarea este coroborata cu datele clinice.
Plasarea electrozilor:Plasarea electrozilor este precedata de pregatirea psihica si fizica a pacientului care trebuie sa fie relaxat, pozitionat în decubit dorsal, dupa care curatam, degresam, dezinfectam si aplicam gel pentru o mai buna înregistrare pe:
- fata interna a bratului drept = electrod rosu
- fata interna a bratului stâng = electrod galben
- fata interna a piciorului drept = electrod negru
- fata interna a piciorului stâng = electrod verde
De ce este important sa facem aceasta investigatie?
Este importata verificarea periodica a ritmului cardiac pentru a exclude orice boala a muschiului inimii sau o afectiune de natura electrica. Orice modificare a ritmului cardiac poate cauza diferite factori de risc care sunt: înaintarea în vârsta, aparitia problemelor de natura cardiovasculara, malformatiile cardiace congenitale, infarctul miocardic, afectiunile glandei tiroide, dar si fumatul, alcoolul, cafeina etc.
Cum se efectueaza?
Pacientul cand intra în cabinetul medical pentru prima data ,se va efectua o inspectie generala unde va fi rugat sa îsi îndeparteze hainele ce ii acopera pieptul, gleznele si încheieturile mâinilor. În dreptul zonelor descoperite, vor fi plasati electrozi medicali adezivi. Cu ajutorul acestora se va înregistra ritmul cardiac si activitatea electrica a inimii. Electrozii sunt ulterior conectati la aparatul EKG, iar pacientul va trebui sa respire normal si sa stea nemiscat, fara sa vorbeasca, timp de câteva secunde.Durata unei electrocardiograme nu depaseste mai mult de 10 minute .Procedura este o investigatie nedureroasa. Singurul disconfort apare atunci când se îndeparteaza electrozii la încheierea investigatie.
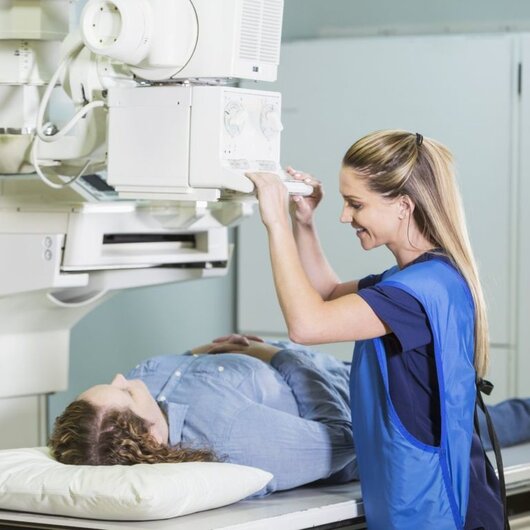
Nou!Examinarea sistemului osteoarticular prin:
- Tehnologie de ultima generatie
- Medici cu experienta vasta in domeniu
- Un diagnostic precis si complet
Examinarea radiologica conventionala (RX) este una din cele mai frecvent utilizate tehnici de investigatie imagistica a sistemului osteoarticular.Aceasta metoda este atraumatica si permite obtinerea unor imagini ale structurilor osoase, cu ajutorul radiatiilor X, cu scopul diagnosticarii cu acuratete a afectiunilor pacientului.
Radiografia digitala este o metoda inovatoare prin care razele X nu mai impregneaza un film, ci sunt recalculate in pixeli digitali folosindu-se un detector cu rezolutie inalta. Aceasta permite obtinerea unor imagini de o calitatea inalta, cu informatii precise asupra structurilor lezate.Imaginile radiologice obtinute digital pot fi arhivate pentru comparatiile ulterioare.
e presupune investigatia?
Realizarea unei imagini digitale a zonei examinate, prin expunerea controlata a pacientului la un fascicul de radiatie X si folosirea sistemelor de de autocorectie si control prin care se reduce la maximum expunerea pacientului la fasciculul de radiatie X.
In functie de afectiunea pacientului, acesta sta intins pe masa sau se pozitioneaza in picioare (in cazul radiografiei la genunchi).
Ce afectiuni depisteaza?
Radiografia se recomanda în cazul diagnosticarii unor afectiuni traumatice osteoarticulare.
Cum ne pregatim pentru radiografie?
Pentru momentul efectuarii investigatiei, pacientul este rugat sa-si indeparteze hainele, bijuteriile, aparatele dentare mobile, ochelarii si alte obiecte metalice care pot interfera cu procedura.
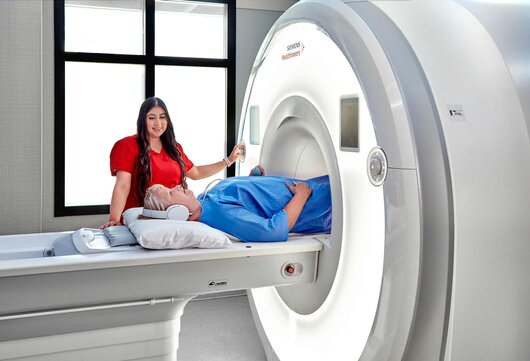
Cu ajutorul celor mai buni specialisti în imagistica medicala si prin intermediul celor mai noi aparaturivom reusi sa obtinem investigatii si rezultate precise, care sa ne arate cu exactitatecare este problema cu care va confruntati!
În cadrul clinicii noastre ne dorim ca siguranta si eficienta serviciilor sa fie cele care va atrag. De aceea, încercam sa va punem la dispozitie cele mai noi inovatii în domeniul rezonantei magnetice si sa venim mereu cu solutii cât mai potrivite pentru fiecare dintre voi.
În decursul anilor în care am activat pe piata, am încercat sa ne adaptam pe cât posibil cerintelor tehnologice si mai ales dorintelor pacientilor nostri, motiv pentru care am achizitionat recent dispozitivul SIGNA Creator, un aparat de RMN de ultima generatie, care a revolutionat si simplificat realizarea investigatiilor de acest fel.
Suntem interesati sa va oferim solutii eficiente, rapide si minim invazive, în asa fel încât fiecare procedura pe care o realizati la noi sa va ofere siguranta faptului ca totul este în regula si ca sanatatea dumneavoastra este pe mâini bune. Specialistii nostri se adapteaza mereu pacientilor si îi sprijina ori de câte ori este necesar.
Când este recomandata efectuarea unui RMN?
In cazul depistarii unor anomalii ale creierului si ale sirei spinarii
Pentru a determina aparitia unor tumori, chisturi sau altor formatiuni anormale
Depistarea unor leziuni sau anormalitati ale articulatiilor
Depistarea unor afectiuni cardiace
Pentru identificarea unor probleme ale ficatului
Pentru efectuarea screening-ului în cazul cancerului la sân
Posibile anomalii la nivelul uterului în cazul femeilor care efectueaza investigatii pentru infertilitate
Caracteristicile noului nostru aparat SIGNA Creator Magnet de 1,5T cu omogenitate ridicata, tehnologia GE Zero-boil off bine stabilitaSNR cu 27% mai mult cu OpTix RFCanale RF OpTix cu bobine ExpressCapacitate clinica extinsaImagistica de difuzie cu eDWIEficienta procedurii este garantataModelele de masa pot fi manipulate pentru confortul pacientuluiPozitionare usoara si randament ridicatToate aceste caracteristici fac din noul aparat de RMN solutia cea mai buna, mai rapida si mai confortabila pe care dumneavoastra sa o experimentati.
Clinica noastra va ofera servicii de înalta calitate în deplinatatea tuturor cerintelor de siguranta existente.
Cum functioneaza aparatul RMN?
Construit cu ADN-ul SIGNA™, noul SIGNA Creator asigura cea mai buna performanta de diagnosticare, utilizând tehnologie MR de vârf.
- Aparatul acopera o gama larga de aplicatii
- Este proiectat în asa fel încât medicilor nostri sa le fie mai usor sa îl utilizeze
- Ofera o calitate excelenta a imaginii
- Ofera confort pacientului
Avantajele utilizarii unui asemenea dispozitiv sunt nenumarate, însa pentru noi rezultatele si confortul pacientilor sunt primordiale.
Cui nu îi este indicat un RMN de orice fel?
La fel ca toate celelalte proceduri medicale, RMN este contraindicat în anumite situatii. De aceea, medicii nostri se vor ocupa cu grija de tot ceea ce tine de efectuarea unei anamneze corecte pentru a se asigura ca investigatia este posibila.
Un RMN nu este indicat în cazul în care pacientul are instalat un stimulator cardiac sau alti biostimulatori; în cazul în care acesta poarta proteze osoase metalice; daca are proteze cardiace valvulare, stenturi vasculare sau orice alte implanturi metalice care sunt declarate incompatibile cu explorarea RMN.
De asemenea, în timpul efectuarii RMN-ului, pacientului îi este recomandat sa stea nemiscat, pentru ca imaginea si rezultatul final sa fie cât mai clare.
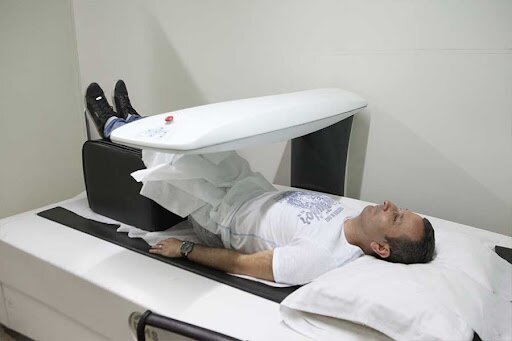
Suntem cea mai buna solutie atunci când vine vorba despre osteodensitometrii realizate la cele mai înalte standarde de eficienta si claritate. Detinem unul dintre cele mai noi si mai eficiente dispozitive de masurare, care ne va permite sa obtinem o imagine precisa a investigatiei.
Siguranta serviciilor noastre este particularitatea de baza si elementul de maxima importanta pe care mizam în clinica. Ne dorim ca fiecare persoana care ne trece pragul sa se bucure de tratamentul pe care îl merita si de aceea ne adaptam serviciile în functie de noutatile care apar în domeniu.
Densitometria osoasa cu ultrasunete este o investigatie neinvaziva, accesibila si neiradianta utilizata pentru a calcula riscul de osteoporoza. Pentru a avea un rezultat cât mai corect am dotat clinica cu un gadget nou, cu eficienta ridicata.
Osteodensitometru cu ultrasunete Osteo Pro este dispozitivul care ne va ajuta sa descoperim si cele mai mici detalii ale starii dumneavoastra de sanatate.
Factori declansatori ai osteoporozei
Fumatul si consumul constant de alcool
Sedentarismul
Determinismul genetic
Aportul scazut de calciu si vitamina D
Alimentatie nesanatoasa
Înaintarea în vârsta
Anumite medicamente si tratamente precum citostaticele, blocantii hormonali, glucocorticoizi
Unele antidiabetice administrate pe cale orala si anticoagulante
Ciclul menstrual neregulat
Bolile sistemice

Faci sport si vrei sa elimini din riscurile afectiunilor asociate efortului prelungit?
Ai aflat despre riscurile si afectiunile la care te supui sau chiar despre moartea subita a unor sportivi pe teren?
Echipa noastra de medici dedicata sportivilor si persoanelor active iti poate evalua starea de sanatate.Ei sunt special pregatiti sa te insoteasca cu sfaturi personalizate pentru viata pe care ti-o doresti.
Fa sport constient!Poti incepe cu un test de efort programandu-te la 031.9494 tasta 3.
Ce este testul de efort?
Testul de efort reprezinta o succesiune de ecografii cardiace facute la diferite grade de efort si se adreseaza mai cu seama sportivilor de performanta dar si sportivilor amatori care au o viata foarte activa.Mai exact, medicul cardiolog realizeaza ecocardiografii in repaus, la efort intermediar, la maximul de efort si in recuperare, astfel ca, in perioada desfasurarii testului sunt urmarite modificarile in miscare ale muschiului inimii si modificarile electrice ce apar in timpul efortului, prin compararea intre stadiile de efort mentionate anterior.In cazul in care medicul remarca existenta anomaliilor de miscare la maximul de efort atins de catre pacient, comparativ cu lipsa lor in repaus, aceasta presupune prezenta unei ischemii miocardiace prin infundarea unei artere coronare.Existenta de modificari electrice are aceeasi semnificatie, iar asocierea intre modificarile de miscare si electrice, creste probabilitatea existentei unei infundari a arterei sau arterelor coronare ce deservesc teritoriile afectate. De asemenea, testul de efort este necesar si in evaluarea comportamentului valvelor cardiace in timpul efortului. Aceasta ajuta la luarea unei decizii operatorii.
Cui se adreseaza efectuarea testului de efort?
- sportivilor de performanta;
- pacientilor cu acuze sugestive de cardiopatie ischemica;
- pacientilor cu valvulopatii;
- pacientilor care au fost revascularizati cardiac prin by-pass sau stent.
Este indicata evaluarea periodica pentru a identifica o eventuala infundare sau pentru a cuantifica mai bine severitatea afectarii valvulare si a stabili corect indicatia chirurgicala daca este cazul.Medicul va recomanda efectuarea testului pentru masurarea capacitatii de efort si a performantelor sistemului cardio-pulmonar, fiind o metoda diagnostica foarte utila in suspiciunea diagnosticarii de boala coronariana ischemica si evaluarea leziunilor valvulare.
Simptomatologia principala care impune efectuarea unui test de efort este:
- Durere in zona inimii la efort;
- Durere in zona inimii atat la efort cat si la repaus;
- Oboseala la efort mic;
- Palpitatii mai ales la efort;
- Evaluare periodica a pacientului cu valvulopatii si cardiopatie ischemica.
Pregatirea pentru testul testul de efort
Pacientul trebuie sa poarte haine si incaltaminte sport care sa permita alergatul pe banda.Inaintea efectuarii testului de efort, medical va realiza un consult pacientului iar acesta trebuie sa prezinte documentele medicale precedente si lista cu medicamentele pe care le ia la domiciliu. Cu 48 de ore inaintea testului, pacientul este rugat sa opreasca medicatia beta-blocanta (Metoprolol, Betaloc, Bisoprolol, Concor) sau calciu blocanta (Verapamil, Diltiazem) in functie de indicatiile primite. Este indicat sa se evite mesele, consumul de cafea cu 2 ore inainte iar daca pacientul este diabetic acesta trebuie sa informeze personalul medical in prealabil.
Realizarea testului de efort
Pacientului ii vor fi montati la nivelul toracelui electrozi pentru determinarea electrocardiogramei in timpul efortului si manson de tensiometru pentru determinarea tensiunii arteriale. Pacientul va urca pe banda de alergare si initial va fi inregistrat un traseu EKG si imagini ecocardiografice de repaus. Din momentul in care banda porneste, pacientul va merge intr-un ritm constant astfel incat indicatorul de rotatii/minut sa fie intre 55-65 bp/min. In fiecare etapa a testului se va repeta inregistrarea imaginilor ecocardiografice.
Daca pe parcursul desfasurarii testului apar durere in piept, oboseala, palpitatii, pacientul trebuie sa anunte imediat medicul. Testul va fi oprit atunci cand se atinge pulsul-tinta masurat, prestabilit in functie de varsta, sau daca apar durere sau oboseala incompatibile continuarii efortului.Exista posibilitatea ca pacientul sa nu aiba simptomele descries mai sus iar medical sa decida ca exista un risc conform cu ceea ce observa in cadrul monitorizarii sis a opreasca testul de efort, cu explicatiile aferente situatiei intampinate.
Dupa ce electrozii vor fi deconectati, pacientul ramane sub observatie inca 15-30 de minute si se monitorizeaza tensiunea arteriala.In urma testului, medicul poate stabili daca una dintre arterele care hranesc inima este ingustata (boala coronariana ischemica) si daca sunt necesare si alte teste pentru stabilirea corecta a diagnosticului sau daca unele leziuni ale valvelor inimii necesita tratament ori urmarire mai atenta.
Riscurile asociate testului de efort
- obisnuite: angina usoara (durere in piept), dispnee (senzatie de lipsa de aer), disconfort muscular;
- neobisnuite: scaderea tensiunii arteriale;
- rare: lipotimii; aritmii (batai neregulate ale inimii care sa necesite tratament specific, rareori soc electric extern), edem pulmonar acut (acumulare de lichid in plamani), sindrom coronarian acut (obstructia unei artere ce hraneste inima).
Concluzii
Testul de efort precedat de ecografia inimii, evalueaza parametri care daca sufera modificari specifice in timpul probei de efort, acestia devin sugestivi pentru ischemia miocardica (ingustari ale arterelor coronare) si parametri nonelectrocardiografici extrem de importanti: raspunsul tensiunii arteriale la efort, capacitatea de efort.Un test de efort care evidentiaza o capacitate normala, fara modificari semnificative la pacienti fara simptome inalt sugestive de ischemie miocardica, este un instrument cu o valoare acceptabila pentru a exclude afectarea coronariana. In plus, testul de efort este indicat si pentru adultii sedentari care doresc sa inceapa un program de antenament fizic.
Un test de efort realizat la timp, reduce riscul mortalitatii in cadrul activitatilor fizice intense mai ales la pacientii asimptomatici.
